Bölüm Hakkında
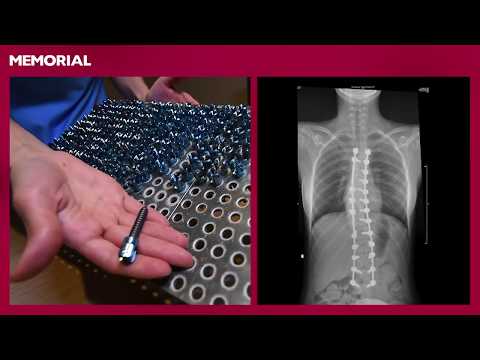
Memorial Omurga Merkezleri’nde çocuk ve yetişkinlerde görülen tüm omurga rahatsızlıklarının tanı ve tedavisi en iyi omurga cerrahisi doktorları tarafından başarıyla gerçekleştirilmektedir. Üstün teknolojik donanımı ve deneyimli hekim kadrosu ile tüm omurga sorunlarında modern tedaviler sunan merkezlerimizde; skolyoz kifoz, bel fıtığı, omurga enfeksiyonları ve tümörleri, omurga kırıkları, bel ve boyun ağrıları tedavi edilmektedir.
Omurga cerrahisi bulunan hastaneler arasında referans merkezi konumunda olan Memorial Bahçelievler, Ankara ve Antalya Hastanesi “Omurga Merkezleri”nde tedaviler multidisipliner yaklaşımlarla yürütülmektedir. Hastaların tanı ve tedavileri; ortopedi ve travmatoloji, beyin, sinir ve omurilik cerrahisi ile fizik tedavi ve rehabilitasyon uzmanlarınca oluşturulan konsey tarafından gerçekleştirilir.
Omurga Merkezi (Omurga Cerrahisi) Hastalıkları
Omurga Merkezi (Omurga Cerrahisi) Tedavileri
Bölüm Uzmanları
Anlaşmalı Kurumlar
Hastanelerimizin anlaşmalı olduğu özel sigorta şirketleri, tamamlayıcı sigortalar, diğer kurum ve şirket anlaşmalarını aşağıda bulabilirsiniz.
Sonuç bulunamadı.
Teknolojilerimiz
Memorial Sağlık Grubu’nun teknolojik altyapısı, uluslararası standartlarda ileri teknoloji ürünü cihazlarla donatılmış ve hasta konforuna özel olarak dizayn edilmiş sistemlerden oluşmaktadır. Kullanılan ileri teknoloji sayesinde, hastaların teşhis ve tedavi süreçlerini, konforlu ve güvenli bir şekilde geçirmeleri hedeflenmektedir. Bu teknolojilerin birçoğu Türkiye’de ilk kez hastanelerimizde kullanılmaktadır.
Son Teknolojilerimiz


Omurga Merkezi (Omurga Cerrahisi) Hakkında Yazılar
Aşağıdaki İletişim formunu doldurarak hastanemiz ile ilgili bilgi talebinde bulunabilirsiniz.